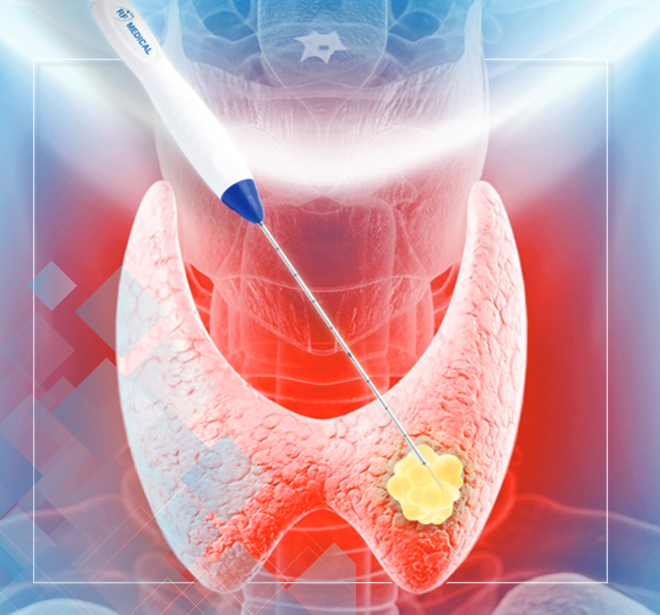
Traitements mini-invasifs des nodules thyroïdiens (alcoolisation et radiofréquence RFA)
Les Traitements Minimalement Invasifs des Nodules Bénins de la Thyroïde au CHUV : Alcoolisation et Radiofréquence Ceci est un article de vulgarisation à destination des patients et du grand public. Les nodules thyroïdiens sont des masses qui se forment dans la g...
Lire la suite