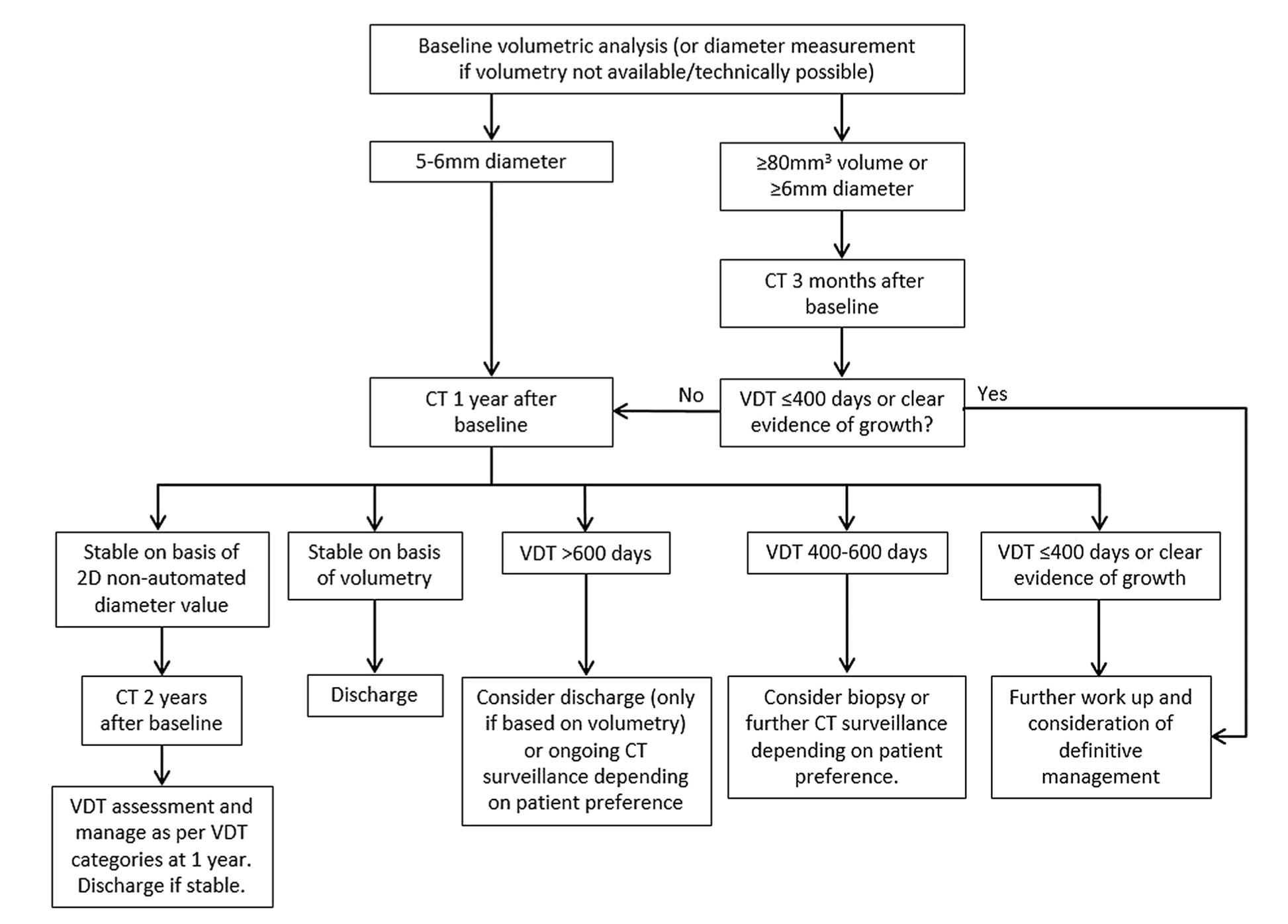
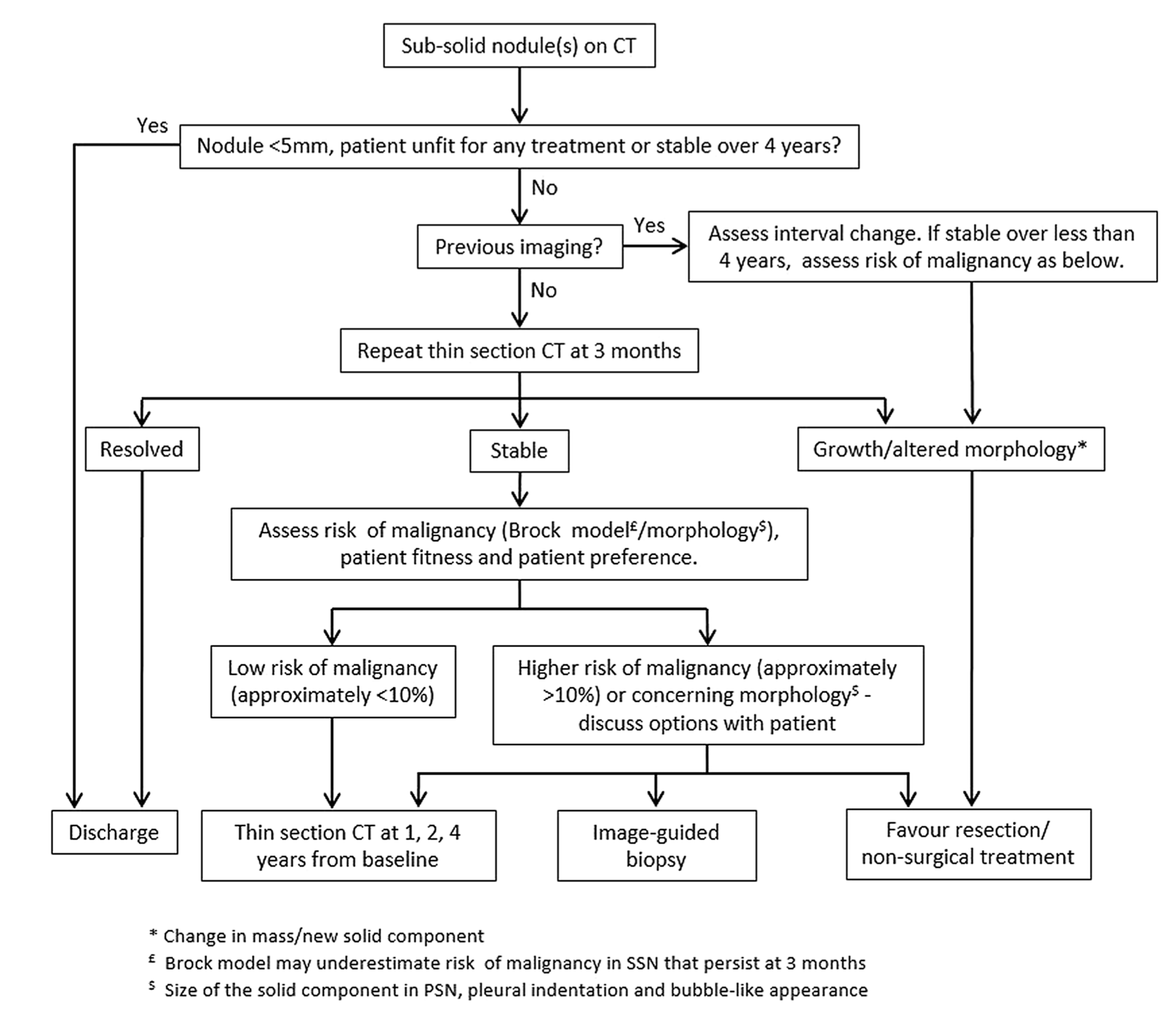
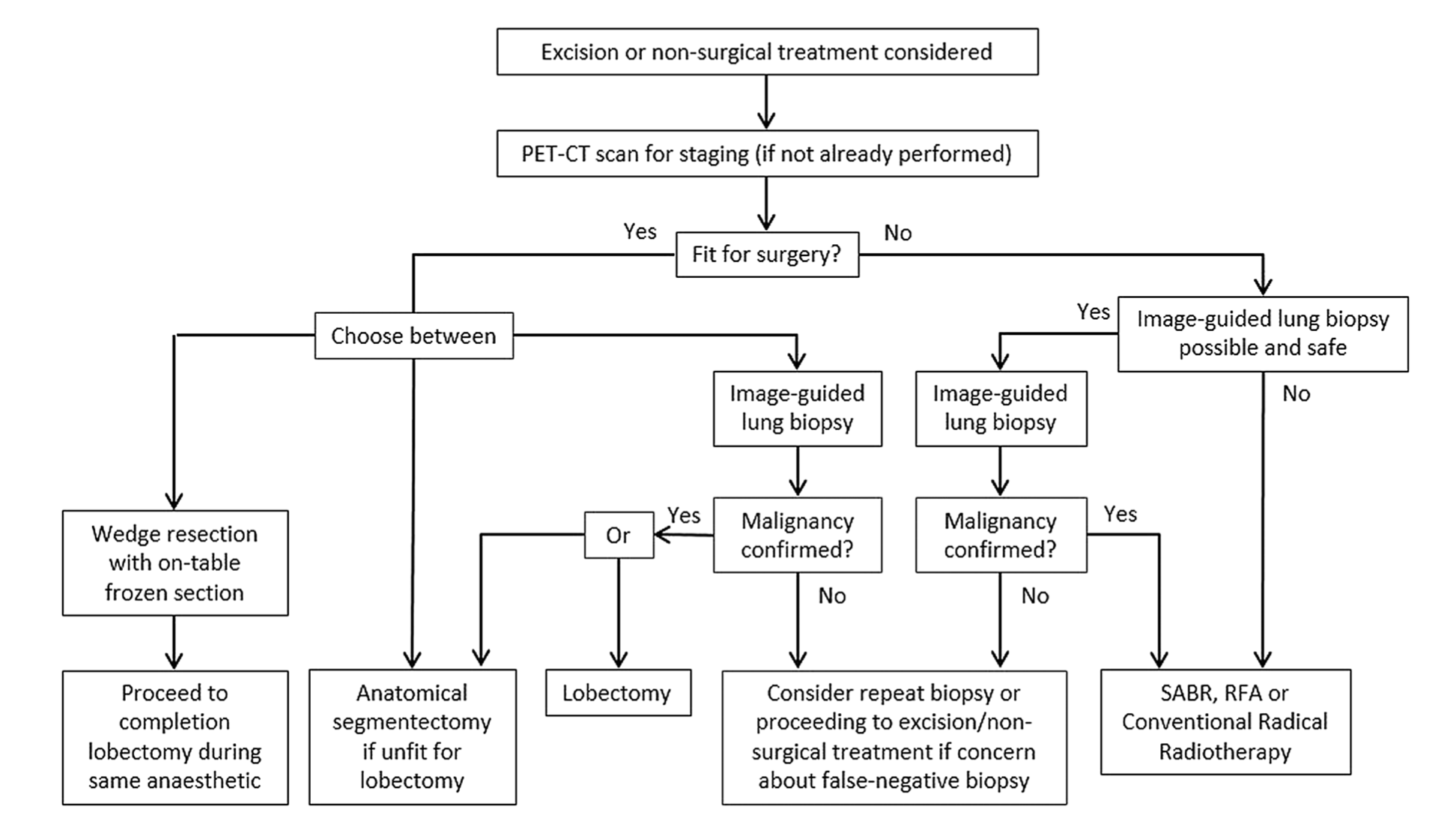
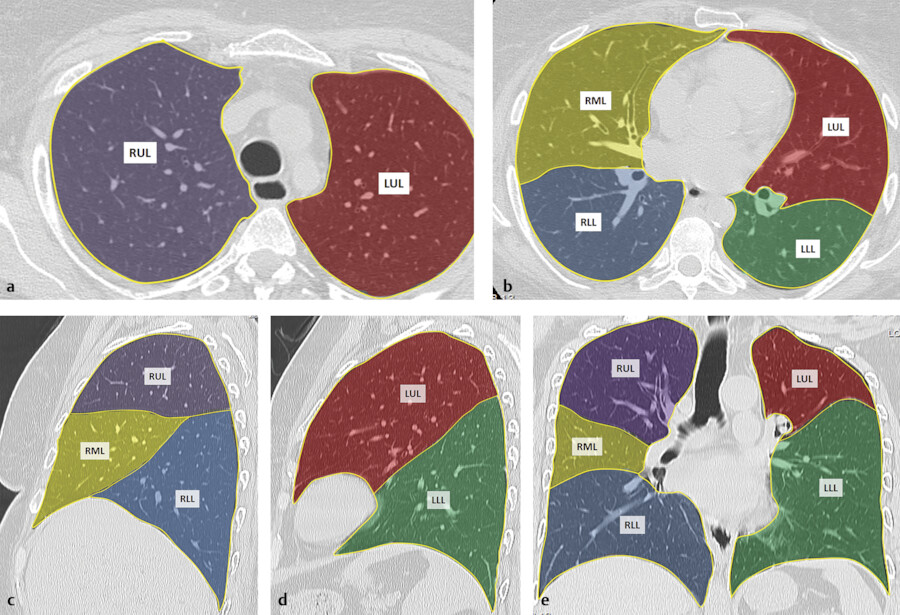
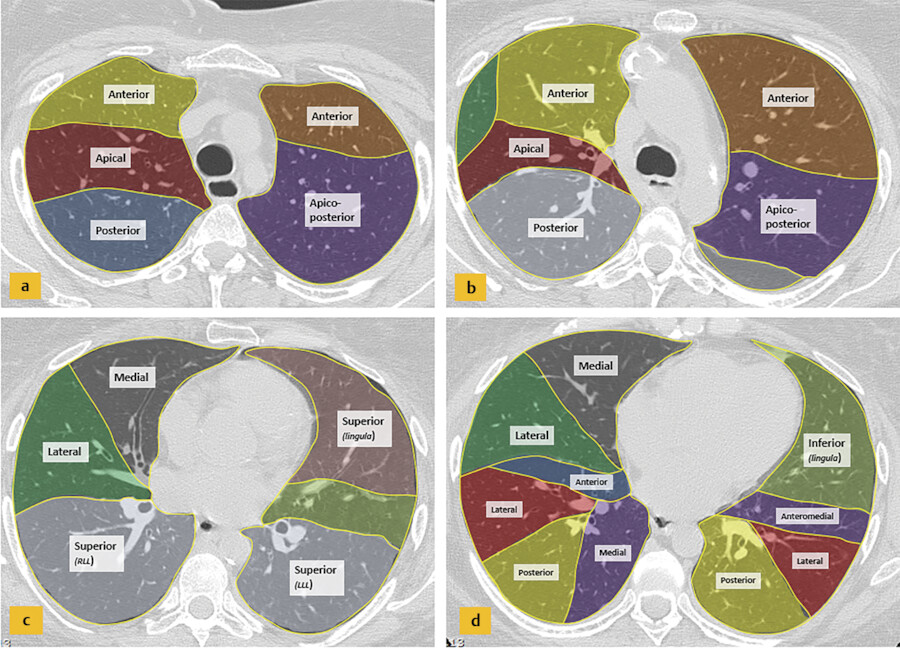
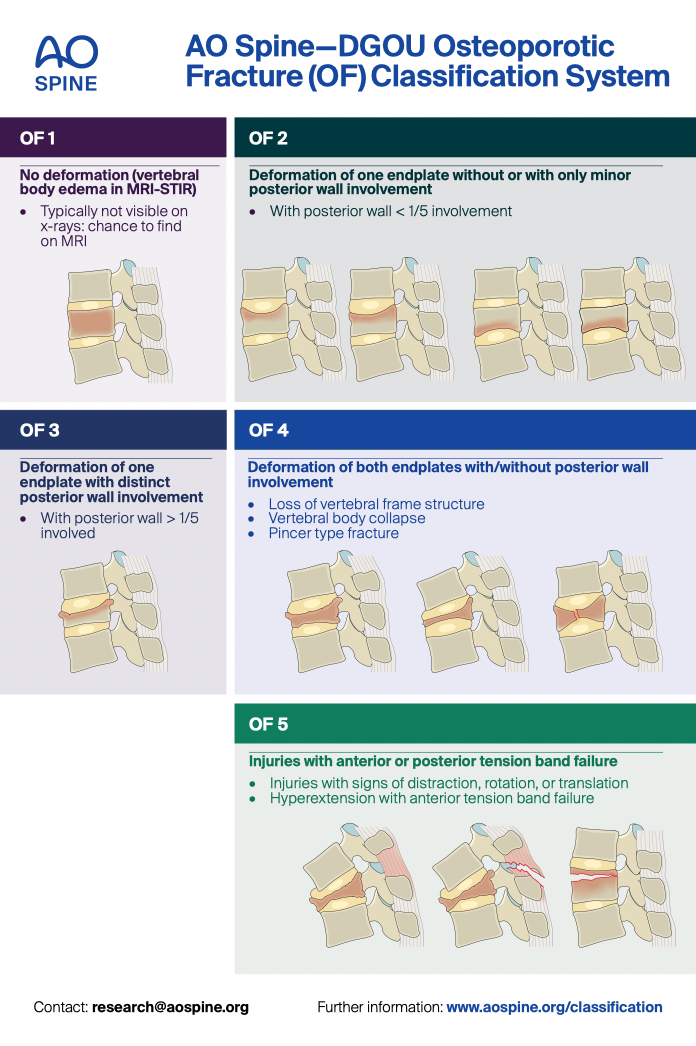
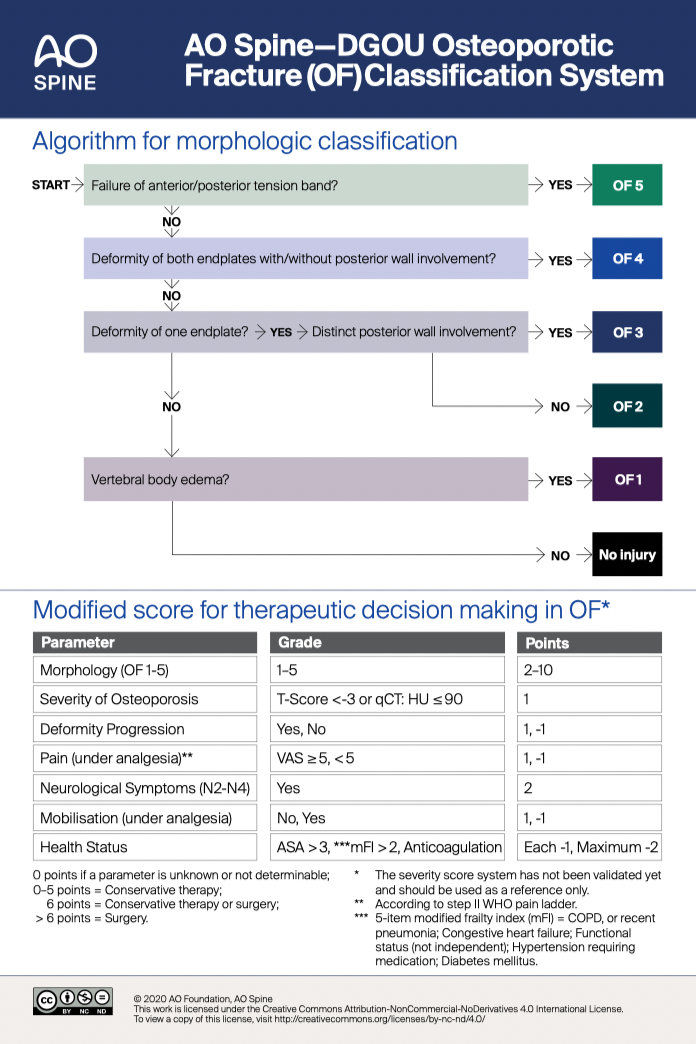
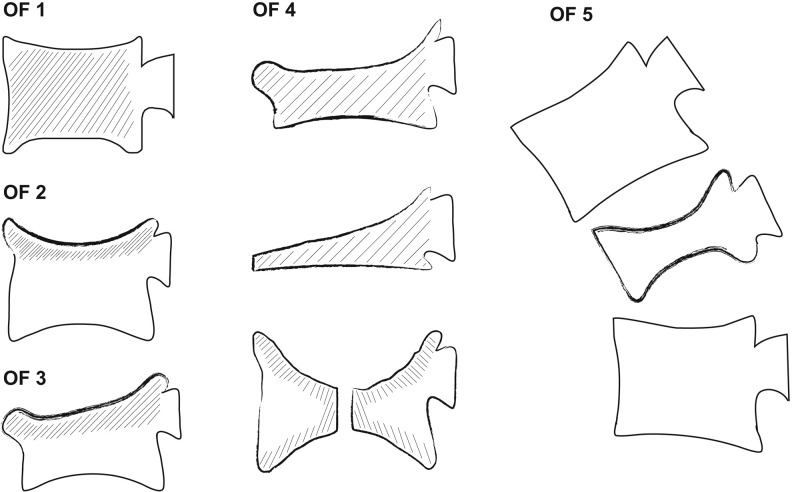
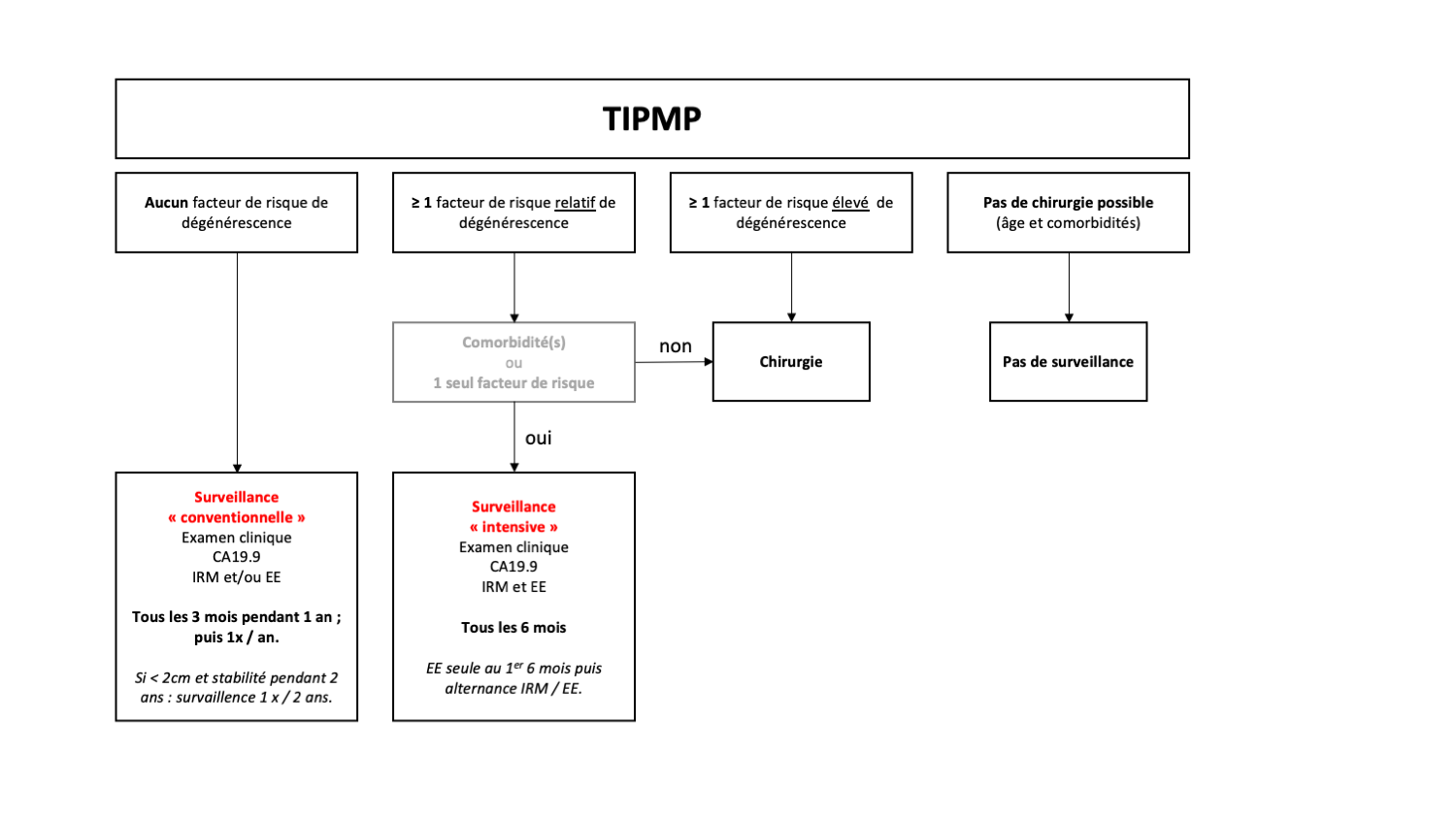
Suivi d'un nodule pulmonaire : recommandations de la Fleischner Society (2017)
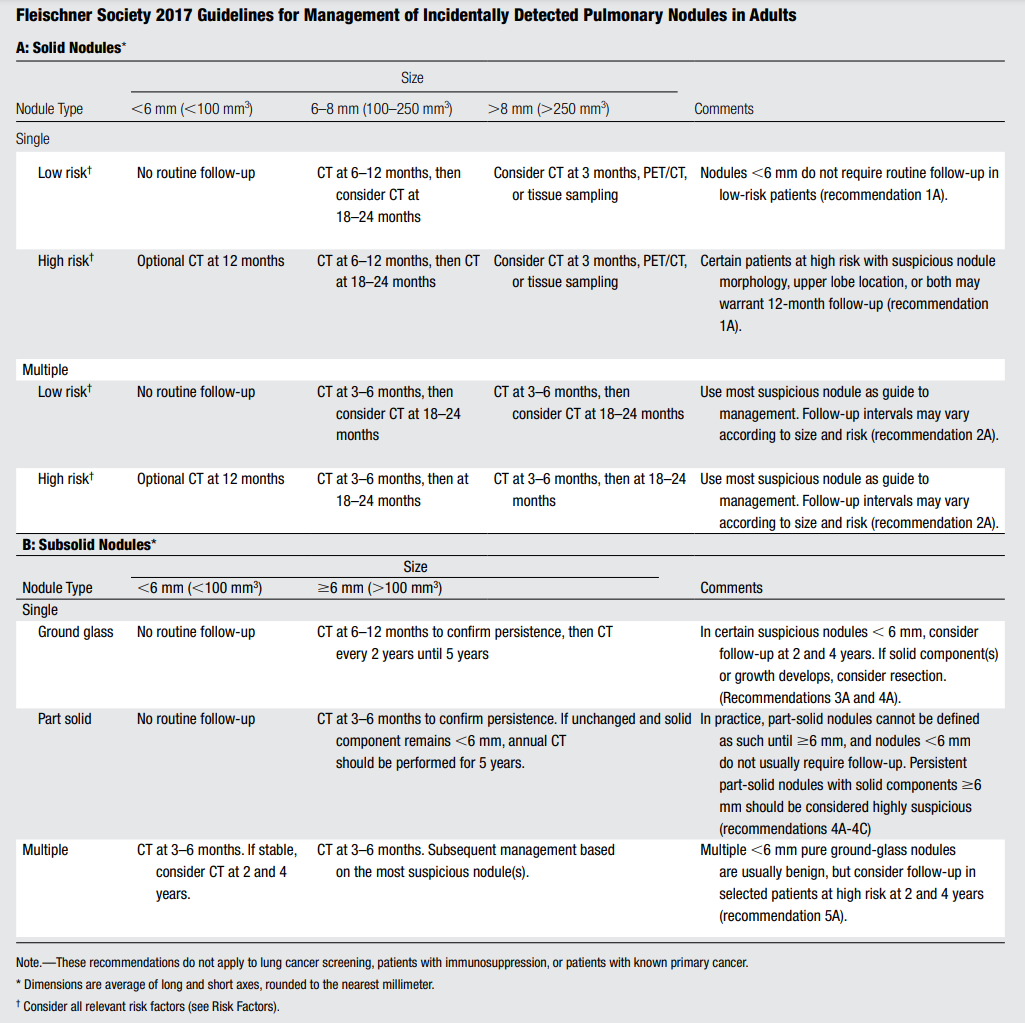
Evaluation du risque global :
Haut risque = âge avancé, antécédent de tabagisme, forme du nodule (contours irréguliers ou spiculés) et localisation du nodule (lobes supérieurs).
Qui est concerné par ces recommandations ?
Nodule de découverte fortuite (incidentalome) sur un scanner chez des adultes de 35 ans ou plus.
Qui n'est pas concerné par ces recommandations ?
Les patients avec antécédent de cancer à risque métastatique pulmonaire et les immunodéprimés (risque infectieux).
Comment mesurer les nodules ?
- < 3 mm : ne pas mesurer (= micronodules) ;
- 3-10 mm : rapporter la moyenne entre le petit et le grand axe (meilleure estimation du risque) ;
- > 10 mm : rapporter le petit et le grand axe (pour description).
- Ne pas inclure les spicules dans la mesure.
- diamètre moyen : > 2 mm ;
- volume (NELSON) : > 25%.
- Nicolas Villard