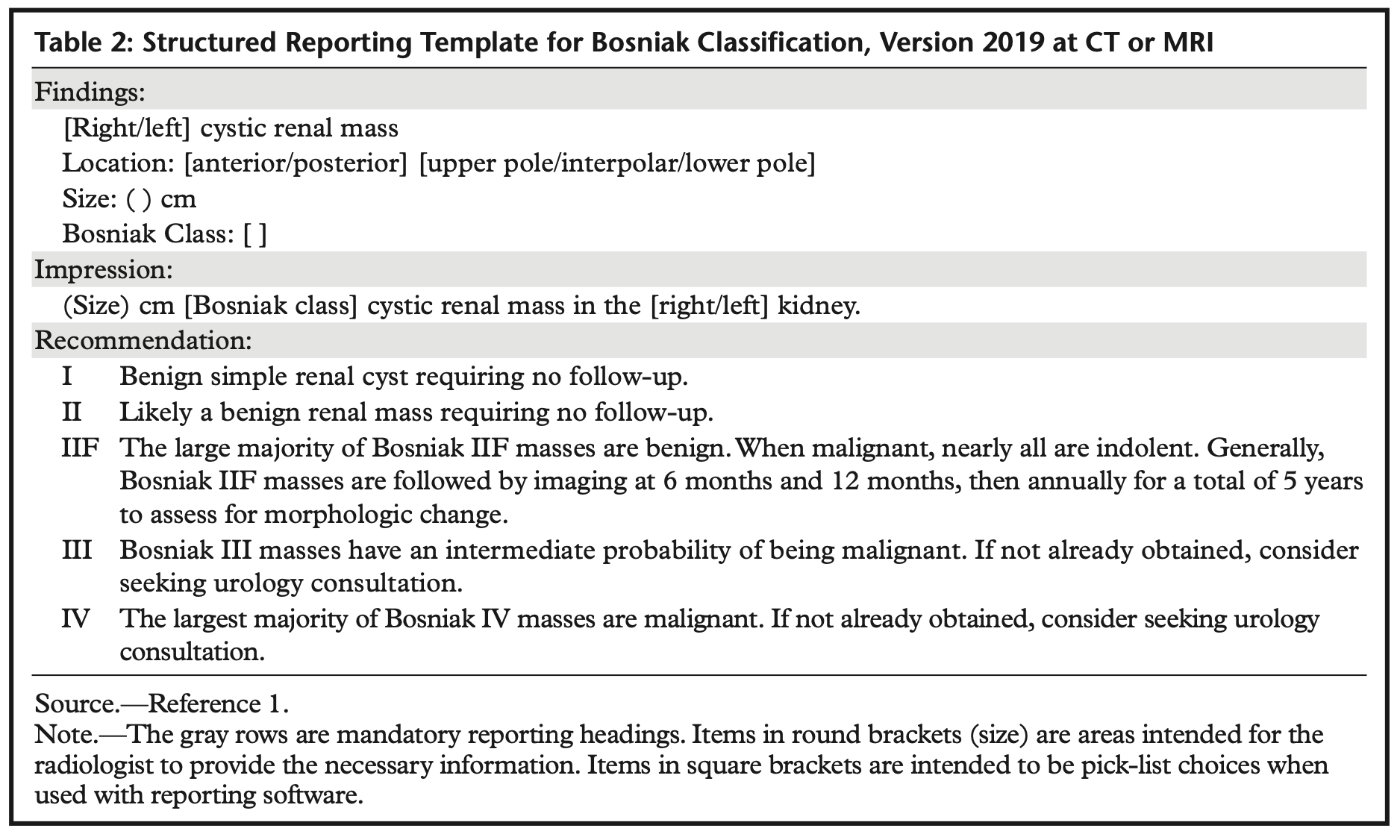
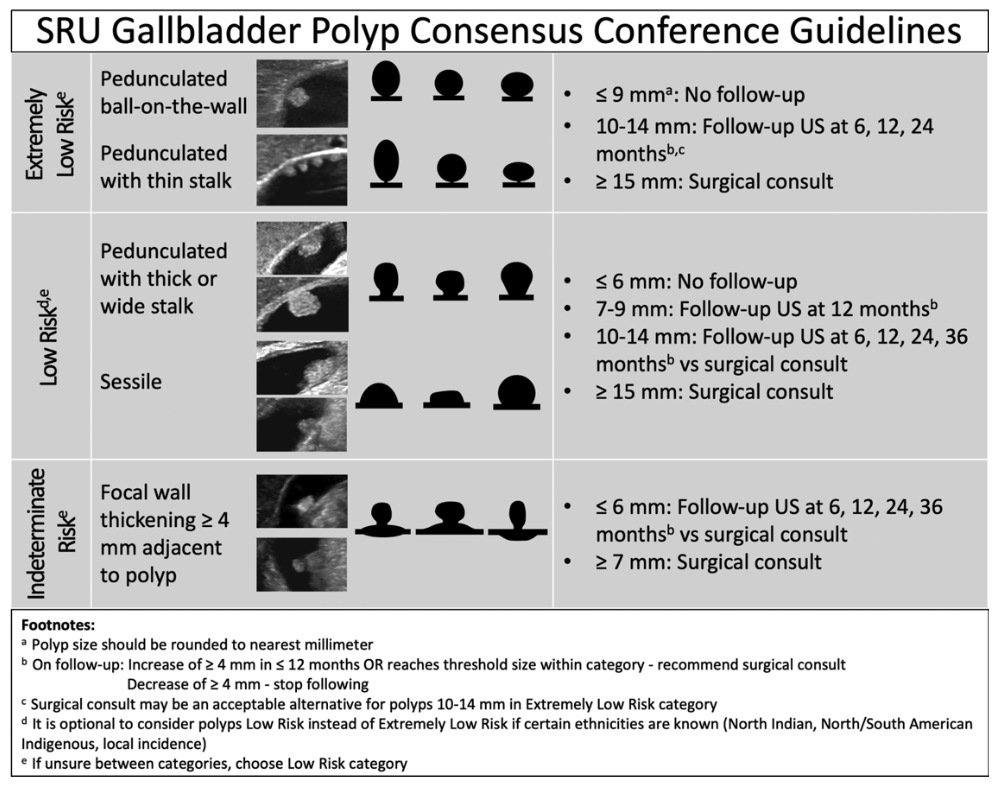
Prise en charge de l'extravasation de produit de contraste iodé
En cas d'extravasation de produit de contraste il est recommandé de :
- Documenter l'extravasation par radiographies (2 incidences orthogonales), scanner (3D ou 2 topogrammes orthogonaux) ou IRM.
- Document l'extravasation dans le compte rendu (type de produit de contraste, quantité extravasée estimée, localisation (sous-cutanée versus sous-fasciale), etc.).
- Initier une prise en charge conservatrice :
- Elevation du membre concerné ;
- Application de "glace" ;
- Examen neurovasculaire et surveillance pendant 2-4h.
- En cas de présentation sévère (compromis neurovasculaire, > 150 ml, etc.) : demander un avis en chirurgie (si possible plastique).
Dans RadRap.ch, il existe une formulation ("Bloc") toute prête insérable ou copiable.
Sources :
- ESUR Contrast Media Safety Guidelines 10.0 (PDF) ;
- Intravenous contrast medium extravasation: systematic review and updated ESUR Contrast Media Safety Committee Guidelines (article)
- Nicolas Villard